2025年6月11日 東京工科大学・プレス・リリース「日本の私立大学初、NVIDIA DGXのAIスパコンを構築」
・私立大学最大のAIインフラの導入により「AI大学」構想を加速
・国内のAI人材育成とイノベーション創出のリーダーを目指す
・独自の大規模言語モデル構築やAI Ethics(AI倫理)の実践を含むAI教育を
全ての学生に提供

2025年5月16・17日の両日に日本血液学会国際シンポジウムが佐賀大学医学部血液内科の木村晋也教授の下、佐賀県唐津市・唐津シーサイドホテルで開催されました。

この学会は国際学会のため、全ての発表(口演・ポスター)が英語で行われました。アメリカ血液学会(ASH)やヨーロッパ血液学会(EHA) とのジョイント・プログラムもあり、アメリカ・ヨーロッパの先生方が出席されました。また、中国・韓国・台湾・マレーシア・タイなどアジアからの先生方も多数参加されました。
アジアン・セクションからは急性前骨髄性白血病(APL)の研究・治療開発で世界をリードしている香港大学のGill 博士から最新の APL 治療のお話がありました。APL
は中国のWang 博士が、特効薬である ATRA と ATO を発見し、今では、この2剤の併用療法により95%以上の患者が治癒しています。
Gill 博士は、発症時の脳出血による死亡例や、治療開始直後の分化症候群(DS: Differentiation Syndrome)による早期死亡が、95%の治癒率を、更に改善できな理由だと話していました。
Gill H et al. Characteristics and predictors of early hospital deaths in
newly diagnosed APL: a 13-year population-wide study. Blood Adv. 2021 Jul
27;5(14):2829-2838. (ダウンロード無料)
更に、Gill 博士たちは内服ATO を開発し、内服のATRA と高容量ビタミンCの内服治療により APL を外来で(入院を最短にして)治療することが可能であり、99%の治癒率を達成していると解説していました。
Gill H et al. Acute Promyelocytic Leukemia Asian Consortium study of arsenic
trioxide in newly diagnosed patients: impact and outcome. Blood Adv. 2025
Feb 25;9(4):862-876.(ダウンロード無料)
日本でも、内服ATO, ATRA, 高容量ビタミンCの内服で、APLが香港大学で達成されている高い治癒率に到達する時代が来て欲しいと感じました。
アメリカからはニューヨークのスローン・ケタリング癌研究所病院のレソックフィン博士が多発性骨髄腫に対する BCMA二重抗体療法 Elranatamab
エルラナタマブの治療成績を示していました。再発・難治例に対して高い効果を示す反面、極めて重篤な液性免疫不全が起こり、グロブリン製剤の定期補充の重要性や、感染症管理の重要性が強調されていました。同様の
BCMA-CAR-T 細胞療法と比べても、極めて強い副作用が見られる様子でした。また、治療前の腫瘍量が多い症例では治療効果に乏しく、治療前の腫瘍量の削減が治療の成否を決める重要な因子かもしれないと話されていました。
レソックフィン博士のBCMA二重抗体療法 Elranatamab エルラナタマブの最初の論文
Lesokhin AM et al. Elranatamab in relapsed or refractory multiple myeloma:
phase 2 MagnetisMM-3 trial results. Nat Med. 2023 Sep;29(9):2259-2267.(ダウンロード無料)

これら以外にも多くの興味ある口演・ポスター発表がありました。ポスターの内容を若い発表者の先生方が、30秒で次々と発表するポスター・アブストラクト・フラッシュは斬新な企画で驚きました。特に「扮装」して発表する先生もいて、アブストラクトよりも扮装に目が行ってしまうことがありました。
2025年4月25日からアメリカ・イリノイ州シカゴ市の、ミシガン湖に面したマコーミック・プレイス会議場でアメリカ癌研究学会が開催されました。世界中から2万5,000名の研究者・医療者が参加し7,000の発表がありました。アジアからは日本を始め、中国・韓国・台湾から多数の参加がありました。
現在、アメリカは共和党・トランプ政権下で、国からの研究費が大幅に削減され、またイーロン・マスク氏が主導するDOGE (政府効率化省)によりNIH(国立衛生局)の職員1,000名が解雇され、医学研究・癌研究は大きな困難に直面しています。そんな中、学会は9名の医療ジャーナリストを表彰し、医療問題に積極的に取り組んでいる2名の上院議員(共に民主党)の表彰を行いました。また、患者として新治療を繰り返し受けて命を繋いでいる患者からの「研究開発の重要性」に関するスピーチがありました。

医療には、医療者や研究者だけでなく、ジャーナリストが正しい医療情報・癌の情報を一般に知らせ、フェイク・ニュースを駆逐することが重要であり、同時に研究費や法規制を決定する政治、そして新治療で命を繋いでいる患者がからの声が重要な要素であることを理解しているアメリカならではの表彰であると感じられました。
癌の遺伝子異常・メチレーション異常・活性化クロマチン位置の解析が臨床現場で日常診療の一部になり、これらの情報が治療法選択のための補助となっている現在、研究の主体は癌免疫の活性化分子の発見や異常シグナル・パスウェーの遮断分子の開発に移行しています。がん細胞・免疫細胞の空間的な位置(3D解析)や1細胞づつの遺伝子発現パターン解析(シングルセル解析)などに関する多数の発表がありました。

分子生物学において重要な技術である、プラスミドを大腸菌に導入するハナハン法の開発で有名なダグラス・ハナハン博士(大腸菌DH5-アルファはハナハン博士のイニシャルから命名されたことで有名)が
Pezcoller Foundation-AACR International Award for Extraordinary Achievement
賞を受賞されました。アメリカ人のハナハン博士はスイスに渡りルードビッヒ癌研究所(本部・ニューヨーク)のスイス・ブランチの立ち上げに参加し、74歳になっても自身の研究室を持ち、論文を一流科学雑誌に発表し続けています。ハナハン博士の熱意と創造力の高さには頭が下がる思いでした。同時に「定年制」がないため、何歳になっても熱意と能力があれば、研究を続けることの出来る欧米の研究環境を羨ましくも感じました。
急性骨髄性白血病では繰り返し抗がん剤治療を行いますが、2回目の治療後の白血病細胞数が検出感度以下(10-6乘以下)の場合(未検出)と検出される場合では明確に、その後の再発率に差があることが示され、その有用性がドイツのハウザー博士・シアトルのフレッド・ハッチンソン癌研究所のウォルター博士らから発表されていました。しかし、フロアーからは「未検出例でも多数の再発例があり、一方、検出例でも再発しない例が多数あり、統計的には有意な差があるかもしれないが、実臨床では役に立たない」と批判的な声が上がったのが印象的でした。検出感度10-6乘では、まだまだ不十分で、より感度の高い方法が必要なのか?それとも患者の免疫力によって再発・治癒が決定されるので高感度で残存白血病細胞を検出する意味は必ずしも高くないのか?と考えさせられる発表と討議でした。
ベイラー大のグッデル博士からは変異型NPM1タンパクの極少量が核内でKMT2A(MLL)・Menin・XPO1などと複合体を作りHOX遺伝子群を活性化しているとの発表がありました。NPM1は本来、核小体に局在する蛋白ですが、白血病では高い頻度で変異し、変異蛋白は細胞質に局在を変えるという特徴を認めます。試験管内・臨床例でNPM1変異型白血病はMenin阻害剤に良く反応することが知られていましたが、そのメカニズムは不明でした。今回の発表はNPM1変異蛋白が転座型KMT2Aや転座型NUP98と同様の複合体形成をして白血病を引き起こしていることを示した極めて興味深い発表でした。
第66回アメリカ血液学会 (ASH: American Socitety of Hematology) が2024年12月7日から10日までカリフォルニア州サン・ディエゴ市で開催されました。
今年はニューヨーク血液センターのモハンダス・ナルラ先生が会長を務められ、鎌状赤血球症や地中海性貧血など赤血球疾患の克服に向けた発表が多く見られました。
インドからの移民のナルラ先生は、ASHにおける栄誉ある基調講演・ハム・ワッサーマン講演を、母国インドでの鎌状赤血球患者の調査に多大な貢献をしたインドのディプティ―・ジェイン先生にお願いしました。
また、ナルラ先生が研究者としてのトレーニングを積んだフランス・パリ大学のエリーナ・グルックマン教授がウォーレンス・H・コールター賞を受賞されました。グルックマン教授は世界で最初の臍帯血移植を成功させた医師として高く評価されています。
それ以外にも多数の興味ある発表がありました。
・小児のB細胞性急性リンパ性白血病(B-ALL) は多剤抗癌剤療法により既に高い治癒率が達成されていますが、CD3 x C19 特異二重抗体を治療レジメンに組み込むことで更に高い治癒を可能としたとの報告がありました。この研究結果は学会開催中に
New England Journal of Medicine 誌に掲載されました。
Gupta S et al. Blinatumomab in Standard-Risk B-Cell Acute Lymphoblastic
Leukemia in Children. N Engl J Med. 2024 Dec 7.
・細胞療法の CAR-T 療法受けた患者は、ケトジェニック・ダイエットをした者は予後が良好であることが示されました。食事が免疫系の細胞の活性を左右し、治療効果を左右するという大変興味深い発表でした。
・輸血を頻回に必要とする低悪性度MDSに関しては、長く、赤血球の合成を刺激するホルモン・エリスロポエチン製剤の投与が治療の主流でしたが、今回はMDS で活性化しているTGF-βシグナルを抑制する Luspatercept (商品名 レブロジル)やテロメラーゼ阻害剤のImetelstat (商品名 リテロ) が貧血を改善し、輸血量を大幅に減らし、患者の生活の質(quality of life ) を改善するとの報告が多数ありました。低悪性度MDSに対する治療選択肢が増えたことは大きな喜びです。
・米国・東海岸癌研究グループ(ECOG) によるマントル細胞リンパ腫(MCL)の治療研究の成果をウィスコンシン大学のティモシー・フェンスケ先生が発表されていました。MCLの残存腫瘍量(MRD) を末梢血中の cfDNA (セル・フリーDNA)を使って、クロノシーク (Clonoseq) という方法で判定して、各治療法の成績を比較した結果、クロノシークでMRD陰性の症例では、自己末梢血幹細胞移植を行わなくても、行った時と同じ治療成績が得られたことが報告されていました。
科学の進歩により、腫瘍細胞の残存は、末梢血の cf DNA で判定するのが主流になりつつあり、骨髄では無く末梢血で簡便に MRD の判定をする時代になって来ていると感じました。リンパ腫だけでなく骨髄腫でもクロノシークによる判定が主流になるでしょう。
残念ですが、このクロノシークは日本では研究レベルでしか使えない技術であり、日本の技術の臨床への導入の遅さに歯痒さを感じさせる発表でした。
・骨髄増殖性疾患 (MPN) の研究・治療の大家であるイギリスのアダム・ミード先生からは MPN の遺伝子異常の概説と治療戦略に関する御講演がありました。講演の中では
TP53, ASXL1, splisome factor などの異常が予後不良群に見られたとの報告がありました。
講演後のフロアーからの「TP53, ASXL1 などの予後を規定する遺伝子を全て、初発時に調べるべきか?」との質問に対して、ミード先生は「検査は治療法を選択するための一助になる場合に限り行うべきで、現状のように、遺伝子検査の結果に基づいて治療を変えることが出来ない(限られた決まった治療法しかない)場合には、検査をベッド・サイドでのルーチンワークとして全例に行うべきではない」「そういう検査は「研究」としては認められるが、日常診療の一部にすべきでは無い。特にイギリスのような医療費の高騰が国の重要課題になっている国では、研究のための検査を、国民の金で行うことはしない」と言っていたのが印象的でした。
「患者の治療法を選択する際の一助にならない検査は国民の金で行うべきでは無い」というのは、闇雲に検査がオーダーされている多くの先進国の医療者には耳の痛い「直言」と感じられました。
・赤血球研究を長年続けてきたハーバード大学のスチュワート・オーキン博士ならびにオーキン博士らの基礎研究を基に鎌状赤血球症や地中海貧血患者の遺伝子改編を行い治療を行ったNIH (国立衛生研究所)のティスデール博士の二人には ビュートラー賞が贈られました。受賞後の講演で、鎌状赤血球症や地中海貧血の症状を軽くする胎児ヘモグロビンの発現調節の研究成果がオーキン先生から披露されました。ゲノム・ワイド・関連試験(GWAS) により胎児ヘモグロビンの発現に関与が疑われる遺伝子 BCL11A が発見され、それを基に基礎研究を進め、BCL11A が胎児ヘモグロビンの重要な構成要素であるヘモグロビン・ガンマの発現を抑制していることを突き止めた研究結果が示されました。
これを基に、ティサデール博士らはBCL11A やへモグロビン・ガンマ遺伝子を改変する事により、胎児ヘモグロビンを大量に発現する造血幹細胞を作成し、それを鎌状赤血球症や地中海貧血患者に移植することにより、これらの疾患を改善させることに成功した例を示されました。
統計解析の結果から、それまでヘモグロビンの合成とは関係が知られていなかった新たな遺伝子に着目し、その機能を証明し、更に、その成果を基に治療法を確立するという一連の流れは「科学」が統計から基礎科学さらに臨床治療へと発展する大きな一つの物語を見る思いでした。
それ以外に、多くの研究がシングル・セル解析法や三次元細胞解析法を駆使しており、細胞の性質を細かく分類し、特に免疫系の細胞の属性による解析が、治療への反応性や患者の予後との相関解析が為されており大変興味深いものでした。
世界中から集まった研究者・医療者が国籍・人種・年齢・性別に関わらず、熱心に科学についてディスカッションする姿が至ることろで見られました。
また、多数の優秀な若手の研究者・医療者の方々が学会賞を受賞されていました。

学会長を務められたニューヨーク血液センターのナルラ博士。

赤血球の研究で多くの成果を上げられたハーバード大学のオーキン教授。
多数の興味深い発表が口演とポスターでありました。

遺伝子編集した造血幹細胞で鎌状赤血球症治療に成功したNIH のティサデール博士。
当日は、日本からだけでなく、中国を含めてアジア諸国の臨床検査学に携わる医療者・研究者が参加しました。
学会長の日野先生は検査学教室だけでなく血液腫瘍科の教授としても活躍されている先生で、当日は、検査学の未来や、今後の医療の発展について大変貴重な会長講演を頂きました。
国立がん研究センター中央病院(東京)の松井先生からは、近々承認されるであろう、がん研究センター中央病院 検査科が独自に作成した造血器腫瘍遺伝子パネル検査に関して詳しい紹介がありました。血液疾患の遺伝子異常の特性を初診時から診断し、より有効な治療薬の選択が行われ、更なる治療成績の向上が期待できるというものでした。
この検査から、日本全国の全ての血液疾患の患者さんが恩恵を受けられる日が来るのが楽しみになりました。

大阪府立国際会議場での学術集会に多くの方が参加されました。
会長講演をされる日野教授。遺伝子パネル検査の解説。英文のポスターも多数。
日本だけでなく中国・韓国・インド・シンガポールなどのアジアの国々の血液疾患研究に関わる医療者・研究者が多数集まりました。更に、招待講演として多数の著名な先生方がアメリカ・カナダ・ヨーロッパの国々から招待され優れた発表をされました。
京都大学の高折教授からは、高折教授の師である、成人T細胞白血病の発見・研究に寄与された高月教授や内山教授、さらには成人T細胞白血病の原因ウイルスであるHTLV-I
の発見者として知られる日沼教授など京都大学を代表する先生方の業績が紹介されました。
また、同じく京都大学からは2012年にiPS細胞の作製でノーベル医学・生理学賞を受賞された山中先生から、iPS細胞の臨床応用の話を頂きました。多くの臓器の細胞がiPS細胞から生成され、様々な疾患の治療に生かされていることが紹介されました。
米国からは、聖ジュード小児病院のムリガン教授より、小児白血病の遺伝子解析の研究結果が紹介されました。コーディング領域だけでなく、非コード領域の異常も又、癌化に寄与しているとのデータは大変興味深いものでした。ムリガン先生は、川又教授が米国で研究をしている時に同じテーマで切磋琢磨した先生で、10年ぶりの再会でした。
カナダからは、多くの日本人留学生(実に、その数46名)を受け入れ、第一線の免疫研究を続けているトロント大学のタック・マック教授が免疫システムとノック・アウトマウスを用いた実験について御講演を頂きました。
20代ー30代の若い日本の医師・研究者が多数参加し、積極的に英語で演者に多くの質問を投げかけ、討議をしていました。また、プレナリーセッション(優秀演題セッション)では、6名の若い(30代)の医師・研究者が選ばれ、英語で、その成果を発表していましたが、そのうち半分の3題が京都大学からの発表であり、京都大学の能力の高さ、優秀な若手の豊富さに大変感銘を受けました。

京都大学・高折教授が、師である高月・内山教授の業績を御話しされました。ノーベル賞受賞者の山中教授が iPS細胞の臨床応用の実例について解説されました。

京都の北の宝ヶ池の京都国際会館には多くの若い医師・研究者が集まり、熱心に発表に耳を傾けていました。聖ジュード小児病院のムリガン教授と川又教授。

MDアンダーソン癌センターのショート教授と川又教授。親日家で知られるトロント大学のタック・マック教授と川又教授。

北海道大学・真部淳教授 有名な函館の夜景
アメリカ癌研究学会 (AACR: American Association of Cancer Research) 総会 が2024年4月5日から10日までカリフォルニア州サン・ディエゴ市で開催されました。 米国だけでなく世界中の癌研究に関わる医療者・研究者が集まる世界最大級の国際学会でした。当日は医学や生物学だけでなく人工知能(AI)研究の科学者も多数参加し(Computer Biologyという新しい分野)癌研究が新し扉を開いたことを実感できました。
10年前に癌細胞の全ゲノム解析が一般診療の中に取り入れら、その膨大なデータ(ビッグ・データ)の解析に長い間苦労してきた癌研究者はAIの登場により、その有効利用が可能になり、研究は急激に進んでいました。ゲノム・データ・遺伝子発現データ・患者の治療への感受性データ・予後データなどを全て組み込み、瞬時に、各患者に最適な治療薬の組み合わせを解析すことが可能になってきました。癌の治療成績は、更に飛躍的に伸びることが期待できそうだと思われました。
世界の IT 研究・技術を牽引するアメリカと韓国からの 企業と大学の共同研究が多数発表されていました。勿論、研究大国の中国からの発表も多数ありました。それに比べて、シンガポールと日本に、一時の活気が無いのが残念でした。
栄誉ある学会賞であるOutstanding Achievement in Blood Cancer Research 賞(血液癌研究において顕著な業績を残した方に贈られる賞)がカリフォルニア大学ロサンゼルス校 (UCLA) の Owen N. Witte 教授に贈られました。
Witte (ウィッテ) 先生はマサチューセッツ工科大学のボルチモア教授(現・カリフォルニア工科大・教授、1975年ノーベル賞受賞)の下で、世界で初めてチロシン・リン酸化酵素 Ableson (エーブルソン)を発見した方です。
当時は、セリン・スレオニン残基のリン酸化酵素が癌化に重要な役割を果たしているとされていた中で、SRC(サーㇰ)リン酸化酵素と同様にチロシン残基のリン酸化の重要性を報告しました。
その後、慢性骨髄性白血病の細胞株では、分子量の大きな異常なエーブルソンが発現していることを発見し、これが慢性骨髄性白血病の原因蛋白である BCR-ABL
異常チロシン・リン酸化酵素であることを発見しました。この発見は、その後の慢性骨髄性白血病の治療薬イマチニブの開発の基礎となりました。
更に、X染色体由来の無ガンマグロブリン血症(ブルトン型無ガンマグロブリン血症)という先天的な免疫不全の原因が、BTK チロシン・リン酸化酵素の異常であることを発見しました。このBTK
は慢性リンパ性白血病の治療標的として非常に重要な蛋白であることが分かり、その後開発されたBTK阻害剤は、今では白血病治療には欠かせない薬剤になっています。
コロナ禍が収まり、中国からの参加者も多数ありました。そんな中、川又教授と共にUCLA で癌研究に取り組まれていた中山大学(英語表記 Sun Yat-sen 大学/ 中国民主化の父・孫文氏の名前に由来する大学名。台湾の National Sun Yat-sen 大学とは関係が無い)のイン教授も参加されていました。


Bioinformatics や Computer Biology など人工知能(AI) の発表も多数。

学会賞を受賞されたウィッテ教授。中山大(Sun Yat-sen大)イン教授と川又教授。
2024年2月に、韓国政府が発表した医学部の定員数の大幅な増員(入学者数を3,000人から5,000人に増員)を進める法案に抗議して、若い医師を中心にストライキが行われている。多くの研修医が辞表を提出して職場を放棄して、韓国の医療現場は混乱に陥っている。
日本と韓国では医療資源(Health System Resources) の各項目で似たところが多数ある。
日本も韓国も国民 1,000人当たりの医師数は 2.6 とアメリカ(2.7)・カナダ(2.8) と同程度であるが、イギリス(3.2)、フランス(3.4)、イタリア(4.3)、ドイツ(4.5) などヨーロッパの先進国に比べると少ない。(2023年のデータ)高齢化が急激に進んでいる韓国では、医師の増員が望ましいと考え、韓国政府は医学部定員数の大幅な増加を決定しようとしている。
日本も韓国も病床ベッド数が非常に多い国である。韓国は人口 1,000人当たりのベッド数が12.8床と、日本の12.6床と並んで、他国を引き離して極めて多い。第3位のロシアのベッド数が 8.0であり、先進7カ国G7のドイツ(7.8)とフランス(5.7)と比較しても日韓のベッド数は多い。他のG7の国であるイタリア(3.1)、アメリカ(2.8)、カナダ(2.6)、イギリス(2.5)のベッド数は更に少ない。日本と韓国のベッド数の多さが際立っている。(2023年のデータ)
ただ、韓国は病床ベッド数は多いが、患者の入院期間は7.6日と他の先進国と同様である。その点、日本は16日とOECD加盟国中最長であり、2位のポルトガル9.2日を大きく引き離して際立って長い。(2023年のデータ)
日本も韓国も女性医師の比率が、22%・24%であり、他国に比べて際立って低い。日本はOECD加盟国中最下位であり、韓国は最下位から2番目である。最下位から3番目のルクセンブルグは36%を示していた。他のG7先進国はアメリカ(37%)、イタリア(44%)、カナダ(44%)、フランス(46%)、ドイツ(48%)、イギリス(49%)と女性医師の比率が高い。(いずれも2019年のデータ)
医療支出はGDP比で日本が世界4位の11.5%であり、韓国は18位の 9.7%であるが、韓国における医療費の自己負担率は 29.1% と他国に比べて極めて高い(日本12%、アメリカ11%、カナダ14%、イギリス14%、フランス8.9%、ドイツ12%、イタリア22%)。
医療者によるストライキは日本でも1960年に始まり6か月間続いた病院ストを皮切りに、1961年・1969年の全国一斉休診ストなど、大規模なものから小規模なものまで多数行われてきた歴史がある。
2006年3月にはドイツにおいて、大学病院に勤務す1万5千人の医師による、労働時間の削減と賃上げを求める大規模ストライキが起きた。引き続いて6月には700の一般(市民)病院で働く7万人の医師による、労働条件改善を求めるストライキが起きた。
Doctors on strike--the crisis in German health care delivery. N Engl J
Med. 2006 Oct 12;355(15):1520-2.
各国が公式の統計データを発表していない中、「日本には寝た切りの患者が多い」とか、他国を差して「xx国には寝た切り患者が居ない」などという、根拠の無い医療統計に関する言説が流布することは極めて間違ったことである。
公式の医療統計データだけが正確に平均値・中央値を示してくれる。一般人の感覚や現場の感覚が間違いであり、統計データを通して「全体」を把握しなければならない。また、統計データの収集も完璧では無い。だから
数%程度の誤差(間違い)が生じることは避けられない。1-2%の違いで「1位は我が国だ!」「2位ではダメだ!1位を追い越せ!」と順位を付けるのは間違いである。1-2%くらいの差ならば「だいたい同じ」と考えるのが妥当である。
医療統計においては、各国は、各年齢層の人口に大きな差がある(高齢者が多い国や、高齢者が少ない国など)ので直接の比較は出来ない項目がある。高齢者が多い国は死亡者の数が多いから、高齢者が少ない国との間で死亡率を単純に比較すること(租死亡率*)は無意味である。どのような人口構成であっても比較することが出来るように調整する必要がある。年齢調整死亡率*は、年齢層別の死亡率を調整しているので、高齢者の多い国と少ない国での比較が可能である。また、人口構成の影響を受けないので、時間的な推移も正確に判定できる。日本においては租死亡率は上昇しているが、年齢調整死亡率は低下している。
各国間で医療統計を比較する際には各国が同じ基準に従ってデータを提出する必要がある。各国の医療体制や保険制度の違いから比較は難しい医療統計データであるのだから、統一された基準に従ってデータを提出しなければ、更に、そのデータの信頼度は低くなる。
広く知られた一例であるが、2010年以前は日本のGDPに占める医療費の割合はOECD各国の中で平均を下回っていた。しかし、これは算出法が他国と異なっていたことにより低い値が出ていたためであり、真の値からは大きく下回っていた。現在でも、古いデータを根拠に「日本の医療政策は優秀で医療支出が他国に比べて大幅に抑えられていた」と記憶している人がいるが、これは間違いである。
日本においても2011年からは算出法を他国と同じにしたところ、日本のそれはヨーロッパの国々と同等の高さになっている。日本のデータは、2010年以前のデータは間違いであり、2011年以降が信頼できる数字である。このように、各国間で算出法を揃えなければ大きな間違に繋がってしまう。
また、医療統計のデータから「推測」で原因を考え、根拠が無いまま「結論」を導き出すのも大きな間違いである。
OECDのデータによれば、全ての先進国の医療費は年々増えている。その伸び率は、アメリカを除いては、ほぼ同程度である。「日本は高齢化が進んでいるから医療費が上昇している。高齢者への医療を減らすべきだ」と主張する人が現在の日本には多い。が、高齢者が国民の29%を占める日本の医療費は
GDP比で11.4%であり、高齢化率が20%のフランス・21%のドイツなどと同様の医療費の支出率である。各国に於いて医療システムは少しづつ異なるので比較は難しいと言われるが、これらの国は、どこも皆保険制度であり、窓口支払い率は10%程度であり、上下水道・環境清潔度も、ほぼ同等である。これらを考えると、高齢者人口比率が他の先進国の1.5倍である日本の医療費高騰の主因を高齢者医療費に求めるのは必ずしも正しくない。むしろ、全ての先進国に共通の事象が医療費の増加の原因と考えるのが妥当と思われる。(多くの国では高度医療/高度機材の普及・薬剤価格が医療費の上昇の主因とされている)
このように医療統計データを示して、根拠の無い「推論」を「結論」のように述べることは、一般人を惑わす間違った情報であり、厳に慎まれるべき行為である。
各国は文化的・宗教的背景により価値観に違いがあり、それらが医療政策に大きな影響を与えている。しかし、自由主義の先進国においては、平等と人権の尊重が根本的な理念である。医療においても、平等と人権の尊重が実現するため、より良い医療を全国民に提供できるように各国は医療体制の改革を繰り返している。各国は、お互いの医療統計データを公開して、それぞれの良い点・悪い点を明らかにして、どのような修正が、それぞれの国にとって、より良い医療に繋がるのか、改革の参考にしている。
OECD Health at a Glance 2023 Country NoteJapan
OECD Health Statistics 2023
*租死亡率・年齢調整死亡率
参考資料:厚生労働省 統計情報・白書 2.死亡(全死因)の状況https://www.mhlw.go.jp/toukei/saikin/hw/jinkou/other/00sibou/2.html
欧米で信者の多いキリスト教を含めて、全ての宗教で「神の前で全ての人間は平等である」と謳われているが、不幸にして、この教義を踏みにじる者が多いのが現代社会である。
1988年に衝撃的な医学論文が世界一信頼度の高い医学雑誌 New England Journal of Medicine に掲載された: Human immunodeficiency virus infection among men with sexually transmitted diseases. Experience from a center in Africa. N Engl J Med 1988 Aug 4;319(5):274-8.
当時、HIVウイルス感染症は、治療しなければ100%の確率で死に至る病であったが、アメリカで治療薬の開発が進み、死を回避できるようになって来ていた。そんな時代に、欧米人は、アフリカの後進国に踏み入り、患者の観察研究を行った。欧米人の手元には治療薬・予防薬があるにも関わらず、ただただアフリカの小さな国々の中で HIV が、どのように感染し、どのように感染が拡大するかを、患者を治療せず、観察して、(夫にも妻にも HIV に感染していることを告げず)夫から妻に感染する状況などを詳細に観察し、発表したのである。
この研究に対して、非倫理的であるとの非難が殺到した。
これに引き続き、新しいHIV予防薬の臨床試験に関する調査報告がなされ世界に衝撃が走った。
Unethical trials of interventions to reduce perinatal transmission of the
human immunodeficiency virus in developing countries. N Engl J Med. 1997
Sep 18;337(12):853-6.
母子感染を防ぎ、乳児へのHIVを予防するためには、当時、欧米では Zidovudine などの予防効果が証明されていた薬剤が標準的に用いられていた。新しい予防薬の効果を確認するために、アフリカにおいて、新薬と偽薬(治療効果のないもの)を比較した臨床試験が、欧米の企業・研究者・医療者によって多数行われているという報告がなされた。効果の検定を迅速に行うために、偽薬との比較を行っていたのである。
これらを含めて1980代・1990年代にはアフリカや東南アジアの後進国・最貧国の人々が実験動物のように扱われ、欧米人など先進国の医療者・研究者の非倫理的な姿勢に大きな非難が集まった。
更に、1990年代には、欧米で HIV 治療薬の開発が進んだが、その価格の高さから、多くの後進国では購入できな状況であった。そんな中、インドは同薬剤の原材料を勝手に大量生産して安価でブラジルやタイに供給した。これらの国は勝手に治療薬・予防薬を製造して安価・無料で自国民に配った。
これに対して、HIV治療薬・予防薬を開発した企業は「特許権の侵害」を主張して、薬剤の生産の差し止めを求めたが、これらの国は無視した。企業は世界貿易機構(WTO) に特許権の侵害を基に生産差し止めの提訴を行った。これに対し、世界中の倫理的な市民団体が署名活動などの運動を起こし対抗した。
WTOの裁定に世界中の注目が集まった。貧しい国の人間は、治療薬が手に出来ずに死ぬべきなのか?それとも富める国は、貧しい国が安価で治療薬を作り、国民に提供するのを見逃すべきなのか?
WTO の裁定は「国民の健康が危機に瀕した際には、国は医薬品の特許に関して強制権(権利の差し止め)を発動することができる」「国民の健康上の危機の判断は各国ができる」というものであり、第三世界で猛威を振るう死の病HIV感染症の治療・予防薬を各国が自国で安価に作ることを許す「ドーハ特別宣言」という形で実を結んだ。
このお陰で、ブラジル、インド、およびタイを含めた東南アジアの国々ではHIV 感染の爆発的拡大を食い止めることが出来、またアフリカの貧しい国々が HIV感染で全国民が死に絶え、消滅することもなくなった。
参考資料:アフリカ日本協議会 「治療アクセスと知的財産権の闘い」の歴史と現在
-映画「薬はだれのものか」から何を学ぶか- 2017年4月 国際保健部門ディレクター 稲場雅紀 https://ajf.gr.jp/globalhealth/aids-treatment/history/
:ドキュメンタリー映画「薬は誰のものか?Fire in the blood」(2013年)日本語版予告編 https://www.youtube.com/watch?v=Ucx_vSxEtPs
医療技術の進歩は、一歩間違えれば、貧富の差に基づく命の選別に繋がる。医療は、利益を追求することを目的とする資本主義経済活動とは極めて相性が悪い。
医療の世界に、人間性を失ってしまった者を置くことは危険である。医療における非倫理的な行動を取り締まるシステムが、悲劇を止める手段である。
上記のような HIV にまつわる、富める国による非倫理的な暴挙が繰り返されないように、世界レベルで規制するのが世界の国々の役目/国連・WTOの役目であり、世界保健機能 WHO の役目である。
今回の新型コロナ・ウイルスの大流行時に、アフリカ・東南アジアの貧しい国々にもワクチンは届き、世界中で流行を止めることに成功したのは、過去の大きな過ちの歴史の反省に基づくものである。
平均寿命に関与する因子は疾病による死亡だけでなく、事故や事件による死亡、戦争による死亡なども加味される。経済的困難を伴う国々は、国家体制が不安定で、内乱や犯罪も多く、戦争・犯罪による死亡や貧困による死亡などが平均寿命の短さに関与している。それ以外にも、これらの国では上下水道の整備や衛生環境の改善が出来ず、国民皆保険 (Universal Health Care UHC) がないために優良な医療にアクセスできない国民も多く、平均寿命が短くなっている。
このような後進国では平均寿命や乳幼児死亡率・各疾患の治癒率などが医療の質の評価の指標の一部となっている。
一方、日本を含めた国民一人当たりGDPが3万ドルを超える国々では、国家体制も安定し、上下水道の整備もされ、医療が国民に平等に届く国民皆保険があるので、平均寿命は81-85歳と、ほぼ、どこの国でも同様である。
(参考資料 先進国G7を含めた医療費の支出の多い国々の一人当たりGDP(2023) ノルウェー10.1万ドル アメリカ8万ドル スウェーデン5.5万ドル フィンランド5.4万ドル カナダ5.3万ドル ドイツ5.1万ドル イギリス4.6万ドル フランス4.4万ドル イタリア3.7万ドル 日本3.5万ドル)
これらの先進国では、脳血管疾患・心臓血管疾患・大腸癌・肺癌・乳癌・前立腺癌などの頻度の高い疾患の治癒率は、ほぼ、同等であり、医療の質を語る時に、平均寿命・乳幼児死亡率・各種疾患の死亡率/治癒率を比較する意味は無くなっている。
WHO (世界保健機構)は、これら先進国を含めて、医療の質を評価するときに下記の7項目によって評価することを提唱しており、これらの項目を改善することを強く推奨している。
・Effective – providing evidence-based healthcare services to those
who need them;
(効果的 - 科学的根拠に基づいた医療を提供する)
・Safe – avoiding harm to people for whom the care is intended; and
(安全性 - 治療において害悪となるものを避ける)
・People-centred – providing care that responds to individual preferences,
needs and values.
(患者中心 - それぞれの好みや必要性・価値観に対応した医療)
To realize the benefits of quality health care, health services must be:
・Timely – reducing waiting times and sometimes harmful delays;
(タイムリー - 待ち時間を減らす・害になるほどの遅延を減らす)
・Equitable – providing care that does not vary in quality on account of
gender,
ethnicity, geographic location, and socio-economic status;
(平等 - 性別・人種・居住地域・社会的/経済的な差異によって診療を変えない)
・Integrated – providing care that makes available the full range of health
services throughout the life course;
(連続性 - 一生涯を通して十分な医療を受けられる医療環境)
・Efficient – maximizing the benefit of available resources and avoiding
waste.
(有効活用 - 医療資源の最大活用・無駄使いを排除)
(WHO 世界保健機能 Quality of Care 医療の質 (下記リンク)より抜粋)
https://www.who.int/health-topics/quality-of-care#tab=tab_1
他の先進国が、どのように、これら7項目を改善しているかを知ることは、日本の医療の質を欧米並みに高くするためには重要な事であるが、日本に他国の医療の状況に関する正確な情報が入ってくることは極めて少なく、多くの医療者は他国の医療の現状を知らない。
特に「患者中心(People-centred)医療」に関しては、一人当たりGDPや医療費支出額が同等の他の先進国の現状と、日本の現状は大きく掛け離れてしまっている。
日本は、先進国の中でも唯一、1990年代に至るまで「患者に不安を与えないために」という名目で、患者本人に癌告知をしないのが当たり前の国であった。患者に嘘を付くこと・真実を伝えないことが「患者のことを思う優良な医療」・医療者は最良の選択肢を患者のために選んでいるのだから、患者は黙って医療者の指示に従うべき(父権主義 Paternalism パターナリズム)という間違った考え・価値観が支配していた国なので、その間違った価値観を残している医療者も多く、患者中心医療に関する体制も大きく立ち遅れている。
他の先進国では、医療施設においては患者の権利やプライバシーは重要な項目であり、外来においては、他の者に診療の際の会話やデータが知られないように完全な個室になっている。隣の診察室の声が聞こえるような貧弱な仕切りの外来室や、看護師・事務員が診察している医師の隣を通れるような開放型の診察室は存在しない。
入院においてもプライバシーを守れるように完全個室が標準である。医学的な制限がない限り、親しい者が自由に訪れられるように面会時間の制限は無い(24時間・365日、いつでも面会に来ることができる)。また、患者が入院している居室にベッドを持ち込み、親しい者(家族など)が宿泊することが可能である程度に広い病室であり、医学的な制限がない限り、親族が患者と共に寝泊まりすることが可能である。また、希望すれば病院から付き添い者に食事が提供される。
病院食は、メニュー(最近はタブレットからオーダーする病院が多い)から前菜・主食・デザート・飲み物を自由に選べ、自身の好きな組み合わせの食事が出来る。夕食時には、医学的な制限が無ければ、ワイン1杯を提供する病院も多い。
ワクチン接種や衛生面で完全に安全性を確保したペット動物(犬など)を備えている病院も多く、希望すれば、病室で犬に接することが出来る病院も多い。
プライバシーの保護・親しい者と共に闘病できる環境・自宅とは異なる環境を少しでも快適にするために、食事やペット動物など、普段の生活に近いものにすることが患者中心医療と位置付けられている。
また、患者は自分の電子カルテにアクセスする権利を与えられ、いつでも医師・看護師が記録したカルテを閲覧し、印刷することが出来る。医師や看護師によるカルテへの記載に間違いがあれば、患者が医師・看護師に記載の修正を要求することができる。
電子カルテの記載内容を含めて、患者に関する医療情報は患者自身の所有物であり、患者自身が知る権利を持つものとされる。患者に自身の電子カルテへのアクセスを許すことが患者中心医療とされている。
これらは決して大金持ちの患者だけの特別待遇では無い。他の先進国では、全ての患者が、このような環境を得られるように、多くの病院で改善が続けられている。
不幸にして、現在の世界には「完璧な医療体制」を持つ国は無い。
そのため、世界の国々は、世界保健機構 (WHO) が中心となって、より良い未来を目指して、休むことなく医療体制の改善に取り組んでいる。
医療体制や、それを取り巻く法律、さらには医療にまつわるデータは年々変化している。なので、10年前・20年前の教科書を引っ張り出してきて、日本や世界の医療体制の知識を学ぶことは大きな間違いを生むので、決して行ってはいけない。
公衆衛生学にまつわる知識も、臨床医学や基礎医学のように日々、進化しているので、常に最新のデータを身に付ける必要があり、一度記憶したことを「変わることのない真実」と思って一生て抱えて生きることは、医療者としては愚の骨頂であり、行ってはならない。常に新しいデータを検索することが重要である。
全ての国民が平等に医療にアクセスできる制度・皆保険制度(Universal Health Care UHC) を世界で最初に確立したのはソビエト連邦である。第二次世界大戦前の1937年に確立させている。日本を含めて世界の国々は第二次世界大戦(1945年に終結)の中、大きな混乱の中にあり、UHC の確立までには少し時間が掛かった。特に日本は第二次世界大戦後、極めて劣悪な経済状況・医療状況にあったため、医療体制の改善には多くの時間を要し、他の先進国に遅れ、UHC を取り入れることが出来たのは1961年のことである。
現在、世界の多くの国(59か国以上)は UHC を有しており、日本も、その一つである。日本の医療保健体制は先進国の中では標準的なものと思われる。
アフリカ大陸の国々や東南アジアの国々の中には経済的な困難や不安定な国家体制(内乱や独裁体制など)のため UHC が施行されていない国が多い。米国や中国・インドのように経済的に豊かで国家体制が安定した国であっても、国の方針として法律で皆保険制度を規定しない国もあり、各国の医療体制は、それぞれに異なる。しかし、 WHO は全ての国に UHC が行き渡ることを目指している。
医療の進歩と普及により多くの国で医療費は国民にとって大きな負担になっている。各国の医療費を比較するときに、各国の GDP(国内総生産)に占める医療費%で表現するのが一般的である。
2022年現在、OECD(経済開発協力機構)に加盟している、先進国ならびに政治体制の安定した発展途上国・38カ国は様々なデータを提供して、その国の現状を公開している。これによると GDP に占める医療費(Health Expenditure as a share of GDP) は、米国の16.6%を筆頭に、2位ドイツ12.7%、3位フランス12.1%、4位日本11.5%と続く。
(参考資料
GDPの高い国々 (2022)アメリカ26.19兆ドル(中国19.24兆ドル)日本4.37兆ドル ドイツ4.12兆ドル(インド3.82兆ドル)イギリス3.48兆ドル フランス2.81兆ドル カナダ2.30兆ドル
先進国G7のGDPに占める軍事費/防衛費%(2022) アメリカ3.45% イギリス2.23% フランス1.94% イタリア1.68% ドイツ1.39% カナダ1.2% 日本1.08%)
個人が医療機関の窓口で支払う自己負担額(out-of-pocket fee) は、日本を含めて、どの国でも全医療費の10%程度であり、残りの90%は保険料や税金から支払われている。
イタリアを除くG7 (先進7カ国)や福祉制度の充実した北欧の国々の医療費は10%を越えているので、日本の医療費は先進国としては平均的なものと思われる。
https://www.oecd-ilibrary.org/sites/d5dbe32a-en/index.html?itemId=
/content/component/d5dbe32a-en
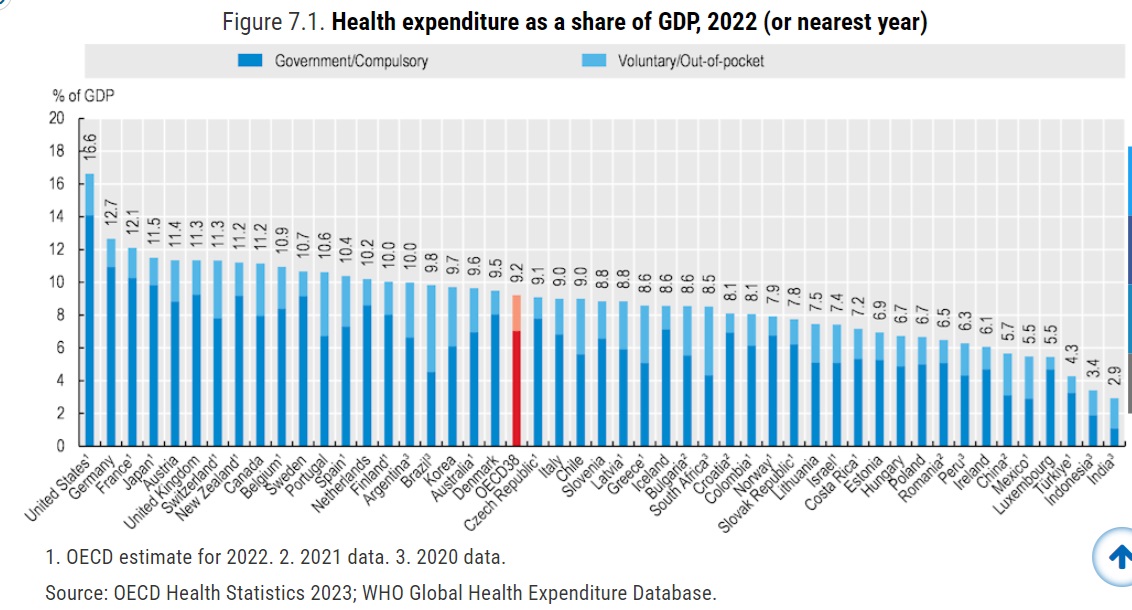
OECD iLibrary /Health expenditure in relation to GDP より抜粋

第65回アメリカ血液学会総会 CAR-T療法を提供しているGilead/Kite社

サンディエゴ湾。学会賞受賞の北沢先生。ガスランプ・クオーター。

川又教授とドイツのイワンスキー先生・チリのスピノサ先生。
【学内】臨床医学総論・練習問題(練習問題など)
2023年11月16日から19日まで、日本臨床検査医学会 学術集会が長崎市・出島メッセ長崎で開催されいました。
同学会の長崎での開催は、実に30年ぶりとのことでした。当日はアメリカ・ミシガン大学のゼマンス先生やシンガポール大学のライ先生など海外からの先生方の御講演もありました。
感染症検査の専門家であり、学会長を務められた長崎大学教授の栁原(やなぎはら)先生からは新型コロナの診断に関するお話や最新のAIによる診断学の御話しを頂きました。
血液凝固検査の発展に多大なる貢献をされた元・東京大学教授の矢富先生や白血病などの血液疾患研究で有名な東北大学教授・張替先生などからも素晴らしい御講演を頂きました。
更には、認知症や精神疾患におけるバイオ・マーカーの研究や、抗体薬の研究開発に関する講演など、未来の臨床検査に取り入れられるであろう、様々な最新の知見が紹介されていました。
多くの最先端の知識を得ることのできる有意義な学会でした。

栁原先生の御講演・感染症の御話し/診察画像からAIがインフルエンザを診断する技術

矢富先生の血液凝固に検査に関する御講演・張替先生の白血病に関する御講演
2023年10月13日から15日まで、3年ぶりに対面による日本血液学会学術集会 (JSH) が東京国際フォーラムで開催されいました。
当日は1,300題の発表と6,000人を越える参加者があったそうです。日本最大の血液学の国際学会ということで、インド・中国・韓国・タイ・マレーシア・シンガポールなどのアジアの国々の血液学を専門とする医療者や研究者の参加がありました。
更に、ヨーロッパやアメリカからも多数の参加がありました。ヨーロッパ血液学会のフランスのエリザベス・マキンチル先生、細胞療法CAR-T療法の研究で有名なアメリカ・ニューヨークのスローン・ケタリング癌センターのサデライン先生、リンパ腫の研究で有名なチェソン先生など、世界的に著名な先生方が最新のデーターを発表されていました。
その他にも、ハーバード大学やジョンズ・ホプキンス大学を含めたアメリカ・ヨーロッパ・アジアの多くの優れた大学の先生方が御講演され、大変勉強になりました。
発表の後に英語での質疑応答がありましたが、日本人の先生だけでなく、中国やインドなどのアジアの先生方からも質問があり、国際学会の意義の高さを感じました。
学会の後の懇親会では、世界中の先生方とお話する機会が得られ、見分を広めるのに大変役に立ちました。

13日と14日は素晴らしいお天気でした。多くの方の参加がありました。

左からフランス・パリ・シテ大学・マキンチル先生、アメリカ・ニューヨーク・スローン・ケタリング癌センター・サデライン先生、メリーランド州ベセスダ・癌血液疾患センター・チェソン先生

インド血液学会前会長パティ先生と スウェーデンの先生方と ペンシルバニア大学の先生方と
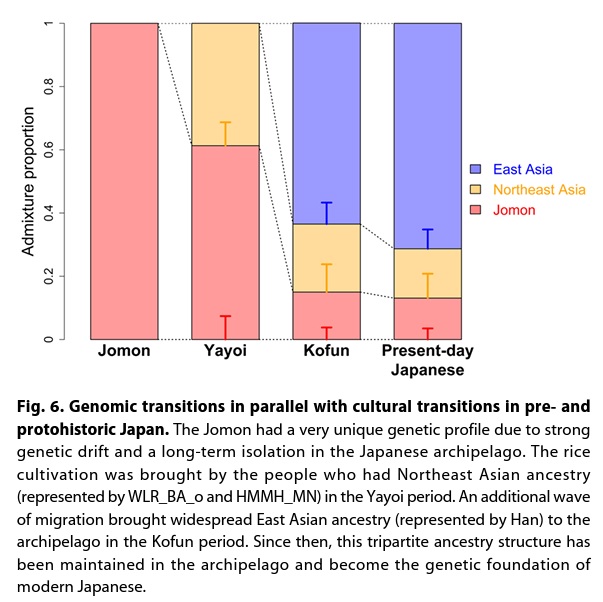
日本人の起源は縄文人であると知られている。しかし、弥生時代に中国大陸から多くの移民が流入し、その後、移民の流入が止まって、日本人は、長く、単一民族として暮らして来た、、、という、日本人は2種の人種を起源とするという学説が、ずっと信じられてきた。
縄文時代は紀元前14,500年から紀元前1,000年という長い期間である。この間に、中国大陸あるいは北方から日本人の起源の縄文人は日本列島に流入して来たと考えられている。
弥生時代は紀元前1,000年から紀元250年の間の期間であるが、この間に多くの移民が、中国大陸の北東部(北東アジア)から流入したと考えられている。
最新の DNA解析技術は、古代人のDNAを分析することを可能にし、日本人の起源を詳しく知ることを可能にした。
上記の、縄文人の存在や、弥生時代の大量な移民の流入の跡が、現代の日本人の DNA には残っている。
驚くことに、最新の分析技術により、日本には弥生時代の後の紀元250年から600年の古墳時代に、再び、大量の移民が流入し、その混血によって現代の日本人の基礎が形成されていたことが分かった。この古墳時代の移民は、弥生時代の中国大陸の北東民族とは異なる、東方民族(東アジア祖先=中国の漢民族)だということが分かった。現代の日本人は、ずっと信じられてきた2種の混血からの形成では無く 1)縄文祖先2)北東アジア祖先3)東アジア祖先の3種の混血で成り立っていることが新たに分かった。
DNA解析技術の発達は、医学・検査学の進歩だけでなく、多くの新しい知見をもたらしてくれている。
Cooke NP et al. Ancient genomics reveals tripartite origins of Japanese populations. Sci Adv. 2021 Sep 17;7(38):eabh2419.
The Asahi Shimbun/ Aasia and Japan Watch より https://www.asahi.com/ajw/articles/14444926
サイカル Science and Culture journal by NHK よりhttps://www3.nhk.or.jp/news/special/sci_cul/2021/10/story/2021-10-story-story_211005/
Cooke NP et al. Sci Adv. 2021 Sep 17;7(38):eabh2419.Figure 6 より(原図のまま)
アップル・ウォッチなどのウェラブル・デバイスが開発され、多くの人が腕時計と同様に、一日中装着しています。これを使って肉体的なアクティビティー(歩数や心拍数など)を知ることが出来ます。これらのデータを集めて、各人の健康状態と照らし合わせて「歩くこと」の有用性を詳しく解析した論文が発表されました。
Master H et al. Association of step counts over time with the risk of chronic disease in the All of Us Research Program. Nat Med. 2022 Nov;28(11):2301-2308.
6,000人の4年間にわたる歩数と健康状態の関係を検証したそうです。肥満・睡眠時無呼吸症・逆流性食道炎・うつ病は一日8,200歩を越えて歩けば、歩数が増せば増すほど改善が見られたそうです。
糖尿病や高血圧は、1日8,000-9,000歩を歩くと、そこで改善効果が頭打ちになってしまって、それ以上歩いても更なる改善は見られなかったとのことです。
どうも、一日8,200歩以上歩くのが良いようです。
ただ、、、これは「肥満大国・アメリカ」「車社会・アメリカ」のデータで、BMIの中央値が28.1 の中年白人女性が主体の調査(1日の歩数の中央値は7,700歩)なので、日本人でも同じなのかどうかは不明です。
日本人のデータも発表してもらいたいものです。
今日の授業からーーー飛行機の中の急病人の話はテレビ・ドラマでは良く目にする話ですが、、、では実際は、どの程度の頻度で起きるのでしょうか?
以前の研究によると604便に1例の頻度だそうです。多くの人は、一生のうちに一回遭遇するか・しないか、という極めて稀な出来事です。
48.1 %で乗り合わせていた医師が対応して下さったそうです。緊急着陸が必要だった例は7.3 %だったそうです。死亡例は 0.3% だったそうです。
Peterson DC et al. Outcomes of medical emergencies on commercial airline
flights. N Engl J Med. 2013 May 30;368(22):2075-83.
ニュージー・ランドなどの、いくつかの国では、医師を含めて医療者が飛行機内での急病人に対応することが法律で義務化されていますが、多くの国では法的な義務
legal obligation はありません。
しかし、多くの先進国では医療者には倫理的な義務 ethical obligation(「医療者は良い行動をしなければならない」という医療者としての倫理規範)が課せられているので、診療に参加することが推奨されています。(アメリカでも日本でも飛行機内での急病人に対応した医療者が訴えられた例は無いそうです)
乗り合わせた医師が、どのように対応するべきかという内容もアメリカの医学雑誌には繰り返し掲載さています。
Nable JV et al. In-Flight Medical Emergencies during Commercial Travel.
N Engl J Med. 2015 Sep 3;373(10):939-45.
Gendreau MA, DeJohn C. Responding to medical events during commercial airline
flights. N Engl J Med. 2002 Apr 4;346(14):1067-73.
If someone could benefit from your experience , I think, you should provide
it. 「あなたの経験が誰かの役に立つなら、役立てて下さい」と
アメリカでは教えています。
(NEJM Quick Take:The Epidemiology of In-Flight Medical Emergencies. 2013.
https://www.youtube.com/watch?v=ZDSm8iZMT9k)
今日の授業よりーーー熱傷(ねっしょう:やけど)の重症度を判定するには熱傷指数(BI Burn Index) が用いられます。「熱傷の広さ」と「深さ」に基づいて指数を計算します。
更に予後(患者さんが改善するかどうか)を判定する指標には熱傷予後指数(PBI Prognostic Burn Index) を用います。熱傷予後指数は熱傷指数に患者さんの年齢を足したものです。
熱傷の予後推定には熱傷の「広さ」「深さ」・患者さんの「年齢」が重要です。
今日の授業からーーーパーキンソン病患者さんは自転車に乗れる。医学雑誌ニューイングランド・ジャーナル・オブ・メディスンの2010年4月1日号の記事より。Snijders AH, Bloem BR. Images
in clinical medicine. Cycling for freezing of gait. N Engl J Med. 2010
Apr 1;362(13):e46.

(パーキンソン病で苦しむ方を救うデバイスが開発することを期待します)
今日の授業からーーー肥満や痩せ(やせ)を判定するために体格指数(BMI Body Mass Index) を計算することが一般化している。身長と体重から計算するが、今は多くのサイトで自動計算してくれる(厚生労働省のサイトより)。サイトにある通り、18.5ー24.9が正常とされている。
しかし、日本人における BMI と死亡率の関係を検討したがん対策研究所からの発表に(Journal of Epidemiology 2011年 21巻 417-430ページ)よると、21-26.9が死亡率の低い集団だとされている。むしろ痩せ気味は死亡率が高く、太り気味は死亡率が低い(男性において、一番死亡率が低いのは
25-26.9 の集団だった)。当然、理想の BMI は「低い死亡率を示す BMI」だろう。
https://epi.ncc.go.jp/can_prev/evaluation/2830.html がん対策研究所のサイトより
今日の授業からーーー糖尿病の治療薬には様々なものがあります。
①ビグアナイド系薬
②スルフォニル尿素系薬
③アルファ・グルコシダーゼ阻害薬(αGI)
④DPP-4阻害薬
⑤グリニド薬
⑥SGLT2阻害薬
⑦GLP-1受容体作動薬
と7系統もあります。各先生が、思い思いに各患者さんにとってベストの治療薬を選んでいます。
欧米では、今、⑥と⑦の治療薬が爆発的に使用され始めています。特に⑦GLP-1受容体作動薬には強力な体重減少効果が認められたので、「肥満大国・アメリカ」では、この治療薬が好まれています。以前は注射薬しか無かった⑦の薬ですが、今回、経口薬が発売されたので、更に、使いやすくなり、服用する患者さんの数がアメリカでは増えるでしょう。
Wharton S et al; GZGI Investigators. Daily Oral GLP-1 Receptor Agonist Orforglipron for Adults with Obesity. N Engl J Med. 2023 Jun 23.
⑥SGLT2阻害薬は「尿から糖分を出してしまう」という逆転の発想に基づいて作られた薬です。尿検査では「検査結果の悪化(尿糖陽性)」が認められてしまいますが、体の中の糖分(血糖値)は下がっているので、血液のデータは良くなって行きます。心不全にも効果を示すことが報告され、アメリカでは好んで処方され始めています。
Solomon SD et al; DELIVER Trial Committees and Investigators. Dapagliflozin in Heart Failure with Mildly Reduced or Preserved Ejection Fraction. N Engl J Med. 2022 Sep 22;387(12):1089-1098.
(肥満の糖尿病患者が多い「肥満大国・アメリカ」では、今後、⑥と⑦が主流になるでしょう。日本では、どうなるのでしょうか?)
今日の授業からーーー日本人の胃癌患者の99%はピロリ菌感染が認められる。
故に、ピロリ菌感染が胃癌の引き金になっていると考えられている。症状が無くても胃レントゲン(胃バリウム検査)や胃カメラでピロリ菌感染が疑われたら、必ず詳しい検査をするべきである。ピロリ菌感染が認められたら、症状が無くとも除菌する必要がある。こうすることで胃癌の発症のリスクを下げることが出来る。(がん対策研究所「科学的根拠に基づくがんリスク評価とがん予防ガイドライン提言に関する研究」研究班からの発表)
最近の日本からの発表によると、ピロリ菌感染だけでなく、患者が持つ遺伝子的な背景が胃癌の発症には大きく関わっていることが発見された。遺伝子修復に関する蛋白をコードする遺伝子に異常がある患者はピロリ菌感染により胃癌の発症リスクが極めた高くなる(16倍)とのことである。
Usui Y et al. Helicobacter pylori, Homologous-Recombination Genes, and Gastric Cancer. N Engl J Med. 2023 Mar 30;388(13):1181-1190.
(近い将来、個々のピロリ菌感染者の遺伝子解析が行われて、リスク別に、その後の経過観察のスケジュールが組めるようになって欲しい)
今日の授業からーーー日本のデータ。43,762人の心室細動を起こした患者のうち、 4499 (10.3%) が傍にいた一般人から AED による治療を受けた。1カ月に元気に回復している人の割合は、AED
を受けた人では 38.5% であったが、AED治療を受けていない人では18.2%だった。
心室細動からの回復は、AED治療を受けないと2割に達しない。極めて困難な疾患である。
一方、AED 治療を受けた患者の回復は4割近くまで改善している。AEDの有効性は驚異的であり、必ず使うべきである。
Kitamura T et al. Public-Access Defibrillation and Out-of-Hospital Cardiac Arrest in Japan. N Engl J Med. 2016 Oct 27;375(17):1649-1659.
東京消防庁公式サイトより https://www.youtube.com/watch?v=FGYZ8jAsd8c

(「『AEDを使ったら訴えてやる』と言っている女性がいた」などという嘘の風評に騙されずに、AED が、少しでも多くの心室細動で倒れた方に使われて欲しいです)
川又研究室のホームページを開設しました。